Rodrigo García Cerde
Francisco López Ríos
Sergio Morales Rojas
Claudia Ibarra González
Silvia Pérez Tapia
Exsal M. Albores
Marco Antonio Vargas Hernández
Resumen
Este artículo busca comprender la praxis, ontología del cuerpo y posicionamiento político de cuatro terapeutas mexicanas, dos parteras, un sobador y una bruja curandera. El análisis evidenció una distancia epistémica diferencial respecto a la biomedicina, donde las parteras están en los márgenes del reconocimiento institucional, articulando herramientas biomédicas y procurando la autonomía gestante; el sobador opera desde una ontología mecánico-vitalista sin reconocimiento institucional, pero con legitimidad comunitaria; y la bruja curandera trabaja en una ontología teológico-espiritual, incompatible con el reconocimiento oficial, pero con una base comunitaria fuerte. Cada terapeuta aborda dimensiones del malestar ignoradas o insuficientemente atendidas por la biomedicina y enuncia regímenes de verdad distintos, tensiones por legitimación y formas alternativas de agencia corporal y espiritual. Estas prácticas no subsisten por oposición a la biomedicina, sino por su efectividad situada y su relevancia social en contextos de desigualdad y pluralismo médico.
Palabras clave: medicina integrativa, medicina alternativa, medicina complementaria, antropología médica crítica y procesos de salud, enfermedad y atención.
Introducción
En muchas sociedades contemporáneas, la biomedicina coexiste con otros saberes y prácticas en salud de modo dinámico y a la vez tenso. Este pluralismo médico es especialmente complejo en sociedades como las Américas, donde el sistema de salud oficial convive con tradiciones comunitarias fuertes e injusticias sociales, pues aún persisten procesos de colonización material y simbólica (Khalikova, 2021). En este sentido, el campo de la salud en América Latina no puede comprenderse sin reconocer la coexistencia conflictiva de múltiples sistemas terapéuticos y las relaciones de poder que los estructuran. Menéndez denomina Modelo Médico Hegemónico (MMH) a la forma institucional dominante de producción de verdad en salud, caracterizada por la centralidad del saber biomédico, la subordinación de otros saberes, la medicalización de los cuerpos como forma de control social (Menéndez, 2016) e incluso, la utilización de nuevas tecnologías para reproducir su hegemonía (Menéndez, 2020). Este enfoque permite situar las prácticas médicas “plurales”, no como expresiones aisladas de una “medicina alternativa”, sino como formas subalternas de atención que individuos y comunidades han incorporado ante la insuficiencia, inaccesibilidad o violencia de la atención hegemónica. Desde este marco, resulta relevante indagar cómo estos actores, portadores de saberes médicos, negocian, resisten o reproducen las relaciones de subalternidad que el MMH impone.
La elección terapéutica se configura, por tanto, como una práctica situada, moldeada por el contexto sociocultural y las relaciones de poder existentes en él (Kleinman, 1980), en donde intervienen la comunidad, las experiencias previas con instituciones (incluyendo buenos tratos y violencias vividas), la confianza en ciertos terapeutas, el costo y acceso, creencias espirituales, el tipo de condición o padecimiento y la fuerza de las relaciones sociales con familiares y otros importantes (Berlowitz et al., 2025). El entrelazamiento de diferentes prácticas terapéuticas, entonces, no se trata de una decisión irracional o meramente cultural, sino que las personas evalúan, negocian, resignifican y jerarquizan sus opciones disponibles (Scheper‐Hughes & Lock, 1987).
Existen esfuerzos globales liderados por la Organización Mundial de la Salud (OMS) para integrar las llamadas “medicinas tradicionales, complementarias e integrativas” (MTCI) en los sistemas de salud oficiales bajo criterios de “seguridad, evidencia científica, regulación y respeto a los derechos de los Pueblos Indígenas”, enfatizando que estas medicinas son usadas en todas las regiones del mundo (170 de 194 Estados Miembros de la ONU) y que su incorporación puede fortalecer la atención primaria y la cobertura universal de salud (WHO, 2025). Las MTCI se refieren al conjunto de sistemas médicos, prácticas terapéuticas y saberes de salud que no forman parte del núcleo de la medicina convencional, pero que son utilizados por poblaciones y sistemas sanitarios para la prevención, diagnóstico, tratamiento y rehabilitación. Este campo engloba a los sistemas médicos tradicionales originados en culturas específicas (medicina tradicional china, ayurveda, unani, medicinas indígenas de América, África y Asia y homeopatía), así como a un amplio grupo de terapias “complementarias” que incluyen intervenciones basadas en productos naturales (e.g., herbolaria), terapias de manipulación y movimiento (e.g., quiropraxia), prácticas mente-cuerpo (e.g., mindfulness) y terapias basadas en la estimulación de centros de energía (e.g., acupuntura). La medicina integrativa alude a modelos de atención que combinan intervenciones de la medicina convencional con prácticas de la MTCI, con el fin de “ofrecer una atención centrada en la persona, culturalmente pertinente y orientada al bienestar integral” (WHO, 2025).
A nivel mundial, se estima que alrededor del 80% de la población ha utilizado algún tipo de MTCI (WHO, 2025) y en una revisión sistemática de encuestas nacionales (40 estudios en 14 países), se observó que la prevalencia de uso en la población general, durante el último año, oscilaba entre 24 % y 71 %, según el país y la definición usada (Lee et al., 2022). En Brasil, la tendencia observada en las encuestas nacionales de salud muestra un incremento en el uso de estas prácticas en los años recientes (Garcia-Cerde et al., 2023). En México, se estima que cerca del 90 % de la población ha utilizado medicina alternativa y complementaria como método terapéutico en algún momento de su vida (Velasco Lozano et al., 2018).
Aunque la integración de las MTCI a los sistemas médicos oficiales representa un avance para el cuidado de la salud colectiva, la conceptualización de éstas según la OMS sigue reproduciendo un marco biomédico-céntrico que coloca a los saberes subalternos de salud bajo el imperativo de “evidencia” definida exclusivamente por la ciencia occidental, con el riesgo de disciplinar, estandarizar o deslocalizar conocimientos que históricamente han existido fuera del control estatal. Asimismo, la insistencia en la “integración segura y efectiva” puede invisibilizar que la relación entre biomedicina y saberes tradicionales -y otros no hegemónicos- no es neutral, sino atravesada por asimetrías de poder, colonialidad del saber y disputas por la autoridad terapéutica, donde la validación institucional suele beneficiar más al Estado y a la industria que a las comunidades portadoras del conocimiento (Carlessi, 2024). De hecho, varias formas de curación no están incluidas bajo la definición de MTCI como el chamanismo, la terapia con ángeles o la biodescodificación, por ejemplo. Así, la interculturalidad en salud promovida por los Estados se antoja, en el mejor de los sentidos, de corte “tolerante” más que un esfuerzo real por el reconocimiento e incorporación de otras epistemologías médicas que abordan la reproducción humana, la salud, el malestar físico y la enfermedad.
Bajo este tenor, en contextos de inequidad social, la elección situada de una o más terapéuticas se vuelve al mismo tiempo un acto de necesidad y también de resistencia frente a la medicalización, la violencia, la falta de efectividad para algunas condiciones y la hegemonía de la biomedicina. Este artículo se inscribe en ese campo de tensiones y explora las trayectorias de cuatro terapeutas en México: dos parteras profesionalizadas, un sobador curandero y una bruja curandera, los cuales encarnan tres perspectivas terapéuticas diferentes. Cada una de ellas se configura en un gradiente diferencial de distancia epistémica respecto al modelo biomédico, en las siguientes dimensiones: 1) la praxis misma de sus saberes, entiendo “praxis” en el sentido de performatividad de la terapéutica; 2) su cosmología u ontología particular (es decir, sobre las formas de concebir qué existe, cómo existe y cómo se compone la realidad, especialmente el cuerpo, la salud y las causas de la enfermedad); y 3) su postura política (es decir, las relaciones de poder, jerarquías sociales, desigualdades y procesos de legitimación o deslegitimación institucional que implica la praxis).
Así, el objetivo de este artículo es analizar comparativamente estas tres formas subalternas de atención a la salud en México (la partería profesionalizada, la sobada y la brujería), a partir de tres dimensiones analíticas mencionadas. El alcance del estudio es interpretativo, comparativo y crítico, orientado a discutir tensiones, negociaciones y resistencias que emergen cuando saberes subalternos conviven con el sistema médico dominante que regula, estigmatiza o invisibiliza dichos cuerpos de conocimiento. Se mostrará cómo las prácticas médicas de estas terapeutas responden a necesidades de salud y resistencia de las personas que acuden con ellas, las cuales no pueden ser atendidas por la biomedicina.
Métodos
Diseño y participantes
Se empleó muestreo por conveniencia para seleccionar, en un principio, a tres informantes clave pertenecientes a tres tradiciones terapéuticas distintas: partería profesional, sobador o huesero y brujería/chamanismo. Se logró entrevistar a dos parteras profesionales (Isabel y Silvia) con perfiles muy similares, lo cual permitió tener una mirada más profunda en este perfil terapéutico. Asimismo, se logró concretar una entrevista con un sobador (Don Abundio) y una bruja “blanca” o curandera (Teresa). La selección respondió a criterios de disponibilidad y accesibilidad a participar en la entrevista, trayectoria amplia y reconocida por un número amplio de personas en la comunidad donde laboran y relevancia para el objetivo comparativo del estudio, es decir, que evidenciara un gradiente de distancia epistémica respecto a la biomedicina.
Posicionamiento del equipo de investigación
Quienes elaboramos este trabajo contamos con formación académica en ciencias de la salud y en investigación biomédica, lo que inevitablemente sitúa nuestra mirada dentro de marcos epistémicos moldeados por el propio MMH. Ninguno de los autores ha sido atendido por las personas entrevistadas, con la excepción de un coautor que recibió un masaje de Don Abundio, por lo que nuestra aproximación a las prácticas subalternas proviene principalmente del trabajo etnográfico y no de una experiencia terapéutica personal. Este posicionamiento implica que nuestras interpretaciones pueden estar atravesadas por categorías biomédicas, por sensibilidades profesionales y por formas particulares de valorar la eficacia, el riesgo o la legitimidad de los saberes. Lejos de anular la pertinencia del análisis, con este reconocimiento queremos matizar posibles lecturas benevolentes o romantizadas, explicitar las asimetrías entre observadores y observados y subrayar que lo aquí presentado constituye una interpretación situada, construida desde un punto de vista académico que también participa, aunque críticamente, en el campo que analiza.
Trabajo de campo y recolección de datos
Se realizaron entrevistas semiestructuradas individuales, con una duración aproximada de 60 a 90 minutos. Cuatro investigadores con formación en metodología cualitativa y salud pública realizaron las entrevistas (dos mujeres y dos hombres). Antes de iniciar, se explicaron los fines del estudio, se resolvieron dudas y se obtuvo consentimiento informado verbal. Tres entrevistas se realizaron por videollamada y una de manera presencial (la del sobador). Las cuatro fueron audiograbadas con previo consentimiento verbal de los terapeutas. Posteriormente, se transcribieron de manera verbatim, preservando marcas discursivas relevantes para el análisis (pausas, énfasis y términos locales).
Guía de entrevista
Para cada informante se diseñó una guía de entrevista particular adaptada a su enfoque terapéutico. Sin embargo, para garantizar la comparabilidad de los discursos, se consensaron seis baterías de preguntas realizadas a todos los actores participantes:
- Trayectoria de formación. Se indagó sobre los inicios de la praxis, el proceso de aprendizaje, la transmisión del don por linaje o revelación y, en algunos informantes, su formación académica o institucional.
- Concepciones del cuerpo, la salud y la enfermedad. Se exploraron los marcos ontológicos de su práctica y las explicaciones causales de los malestares, enfermedades o complicaciones expresadas somáticamente.
- Procedimientos y técnicas. Se preguntó por los protocolos de atención o pautas ritualísticas, materiales y parafernalias, espacios, tiempos y otros insumos o elementos utilizados en la praxis.
- Vinculación o tensiones con la biomedicina. Los actores participantes fueron consultados por las referencias o contrarreferencias que hacen con instituciones de la biomedicina, si existe alguna colaboración o si se presentan conflictos con algunos agentes.
- Legitimidad, ética del cuidado y reconocimiento. Se les preguntó sobre sus propios criterios de eficacia o éxito de sus procedimientos y los posibles riesgos.
- Casos ilustrativos. También se indagó sobre relatos específicos en los que se pudiera observar la eficacia de sus terapéuticas, complicaciones y tensiones con el modelo biomédico.
Enfoque y procedimiento de análisis
En este estudio aplicamos análisis temático reflexivo (Braun & Clarke, 2021), entendido como un enfoque cualitativo que busca identificar, organizar e interpretar patrones de significado (temas) en los datos, en el que el(la) investigador(a) participa activamente en la construcción de los temas y reflexiona sobre su propia influencia en el proceso. El análisis se realizó de manera inductiva, es decir, los códigos y temas emergieron desde los datos y no de un marco teórico previo. Asimismo, el proceso analítico estuvo orientado por la pregunta de investigación definida a priori, de modo que la selección y definición final de los temas respondió directamente al objetivo del estudio.
La ruta analítica se desarrolló en fases iterativas y quedó documentada de manera sistemática mediante memos analíticos, en los que registramos hallazgos, dudas, conexiones teóricas y reflexiones de posicionamiento (Nowell et al., 2017). Dicha ruta consistió en las siguientes fases:
- Familiarización con los datos. Tras la realización de las entrevistas, las grabaciones fueron transcritas de manera literal y sometidas a un proceso de familiarización intensiva. Esta etapa consistió en lecturas iterativas y completas de cada transcripción, registrando impresiones iniciales, escenas clave y utilizando lenguaje emic (lenguaje próximo al de los informantes) para registrar memos analíticos. La lectura estuvo guiada por el interés comparativo del estudio (praxis terapéutica, ontología del cuerpo y postura política), pero sin imponer categorías a priori. El objetivo de esta fase fue asentar una comprensión densa del material, dejar trazas tempranas de sentido y construir un glosario inicial de términos relevantes para los cuatro discursos.
- Codificación inicial. A continuación, se procedió a la codificación inicial con un enfoque inductivo. El texto se segmentó en unidades significativas y a cada fragmento se le asignaron códigos descriptivos y analíticos en lenguaje emic. Cada código quedó anclado a un identificador de hallazgo y acompañado por un memo breve. Esta fase preservó la heterogeneidad de los hallazgos, evitando la prematura agregación en subtemas o temas amplios.
- Identificación de patrones y agrupación en subtemas. Con la lista de códigos consolidada, se pasó a la identificación de patrones y agrupamiento en subtemas mediante comparación constante dentro y entre hallazgos. Se agruparon códigos afines para identificar regularidades semánticas con coherencia interna y valor explicativo, atendiendo también a variaciones y contraejemplos. Este proceso permitió distinguir, por ejemplo, conjuntos de prácticas corporales no patologizantes, rituales de canalización energética o mediación espiritual o experiencias de fricción institucional, sin perder el anclaje empírico de los fragmentos originales.
- Agrupación en temas. Estos subtemas se integraron y revisaron hasta conformar temas robustos. La revisión incluyó “pruebas de ajuste” con el corpus completo (todas las fuentes de análisis), depuración de solapamientos, definición de límites y triangulación entre informantes y dimensiones (praxis, ontología y postura política).
- Definición, nombramiento y organización temática. Los temas fueron definidos, nombrados y organizados para su presentación comparativa. Se redactaron definiciones operacionales claras —qué es y qué no es cada tema; sus indicadores y contraejemplos— y se ubicaron dentro de la matriz de análisis que articula praxis, ontología y postura política. Esta organización permitió trazar el gradiente de distancia epistémica respecto a la biomedicina y, simultáneamente, preservar la especificidad de cada terapeuta y de cada escena etnográfica.
- Elaboración de matrices y comparación entre hallazgos. Se elaboraron matrices individuales por informante (listando hallazgos codificados, subtemas, temas y citas) y una matriz comparativa de los cuatro casos. Esta última permitió organizar los resultados según las dimensiones analíticas (praxis, ontología y postura política) e hizo posible visibilizar convergencias y divergencias en los discursos. Los resultados de este artículo fueron escritos teniendo como insumo principal estas matrices.
En cuanto a las fotos integradas en el texto, se obtuvieron por solicitud a los actores entrevistados. Se les pidieron fotos que quisieran compartir sobre los insumos que utilizan en sus terapias y/o de ellas mismas dando terapia. Silvia y Don Abundio mandaron fotos de sus insumos y actividades terapéuticas. Teresa envió una foto de los principales elementos que usa para realizar las limpias. A Isabel no le fue posible enviar fotos.
A continuación, se presenta el análisis etnográfico de los cuatro casos de acuerdo con las dimensiones analíticas mencionadas.
Trayectoria de aprendizaje y performatividad clínica
Praxis de las parteras
Silvia está ubicada en la alcaldía Benito Juárez en la Ciudad de México, aunque sus cuidados son itinerantes. Sobre su trayectoria, nos contó que transitó de la biomedicina a la partería domiciliaria, reubicando los saberes clínicos dentro de una estrategia de acompañamiento. Ella misma marca ese quiebre de trayectoria:
Yo estudié enfermería y obstetricia. Tuve una profesora que ejercía como partera, atendiendo partos en casa… ahí descubrí que no quería seguir siendo enfermera de hospital. Ahora me dedico a atender partos en casa… ya de eso tiene ocho años. Ya nunca volví al hospital (Silvia – partera profesional).
El énfasis en “no volver al hospital” no implica rechazo de lo clínico, sino su reorientación, es decir, los elementos de la biomedicina los utiliza como herramientas para priorizar el acompañamiento, siguiendo el ritmo del cuerpo gestante. Esto se evidencia en la idea disruptiva de que el embarazo es una condición de salud per se y no un evento de riesgo:
Doy por hecho que es una mujer sana. Ese es como el principio del que parto… De la fisiología… Incluso si desarrolla una patología, ¡es una mujer sana! Porque está formando órganos, huesos, ojos. Lo veo como un proceso sano que hay que acompañar y eso lo corroboro con estudios de laboratorio y ultrasonidos (Silvia – partera profesional).
Isabel narra un proceso de aprendizaje mixto que combina aprendizaje empírico con formación institucionalizada:
Los primeros seis años fueron menos formalizados. Seguí un proceso de “aprendiz-maestra” con una partera tradicional. Después apoyé en una casa de partos, casa Luna Maya. Y más tarde hice la licenciatura en partería… pero ahora vuelvo a la partería autónoma (Isabel – partera profesional).
En cuanto a cómo son contactadas por las mujeres que solicitan sus servicios, Silvia menciona que éstas suelen buscar la partería tras informarse o vivir experiencias indeseadas en el hospital: “Se cuestionan cómo quieren parir… el hospital no es la opción que quieren, entonces buscan directamente una partera” (Silvia – partera profesional). En el primer encuentro con la embarazada, se explicitan las expectativas de ella sobre cómo quiere vivir su embarazo y parto, el plan de cuidados y un “plan B”, es decir, el escenario de referencia hospitalaria.
Isabel también labora en la Ciudad de México, aunque ella se desplaza hacia los lugares de las embarazadas. En su praxis, ella enfatiza la continuidad del cuidado y la gestión prudente del riesgo para evitar sobremedicalizar el embarazo y el parto y que la mujer pierde el control sobre los mismos:
La partería es ser un profesional de salud… Entre más intervienen tu embarazo y parto, más se pierde el control y la autonomía en un proceso que es tuyo” (Isabel – partera profesional).
Imagen 1. Silvia realiza actividades lúdico-pedagógicas con embarazada

Fuente: Fotografía cortesía de Silvia
En cuanto al acompañamiento del embarazo, ambas sostienen un modelo de seguimiento consistente y periódico en el que ocurren consultas, toma de signos vitales, procesos de educación y acciones de vigilancia prudente, todo esto apoyado con equipos biomédicos y respaldo de otras parteras o de especialistas médicos.
En la atención del parto, la técnica se subordina a la fisiología de cada cuerpo y a la agencia de la mujer. Ocurren reacomodos con el rebozo, estimulación con masajes y se usa selectivamente los biomarcadores para corroborar la trayectoria adecuada del proceso, no para dominarlo. La “performatividad clínica” de ambas se caracteriza en cómo se decide y cuándo se activa el plan de referencia. Esto sucede atendiendo a los ritmos del embarazo y parto, a la realización de intervenciones mínimas, a la identificación de límites fisiológicos y de la misma mujer y al mantenimiento de tiempos de espera activa, es decir, respetando la temporalidad de cada cuerpo.
Cuando se presentan complicaciones, Isabel busca estabilizar antes de referir y resolver lo más posible en casa. La performatividad clínica aquí se observa en la articulación de decisiones, es decir, mantiene atención en cuándo observar, cuándo intervenir mínimamente o cuándo activar la referencia hospitalaria. No intenta prescindir de lo clínico, sino de modularlo para evitar iatrogenia y mantener la agencia de la mujer sobre su propio parto.
Cuando se presenta la necesidad de trasladar a la mujer, aun con redes de apoyo establecidas, el encuentro hospitalario suele ser incierto y atravesado por asimetrías: “Se pueden hacer vínculos directos entre proveedores… pero en la práctica es un volado: desde el guardia de la puerta hasta la médica de turno… la gran mayoría no reconoce a la partería” (Silvia – partera profesional). Este punto adelanta la dimensión política que se tratará más adelante, pues evidencia un reconocimiento liminar de la partería al presentarse la duda sobre si constituye una buena práctica que pueda asegurar el bienestar de las embarazadas.
En el posparto, ambas parteras sostienen una continuidad de cuidado que implica regresar al hogar para verificar el estado general de la madre y del bebé, revisar si hay sangrado, dolor, temperatura o presión alta, evaluar el primer amamantamiento, orientar a las madres sobre señales de alarma y para acordar canales de contacto para resolver dudas. La conclusión de la atención ocurre ofreciendo reacomodos suaves, contención del vientre con rebozo y un “cierre” del cuerpo con movimientos y masajes, los cuales constituyen un gesto de cuidado que ayuda a recuperar el tono y la sensación de integridad tras el parto. También propician conversaciones pausadas y tranquilizadoras para procesar la experiencia, organizar apoyos domésticos y revisar opciones de planificación familiar. En caso de hallazgos que exceden su campo de acción (hemorragia anormal, fiebre persistente, dolor intenso, ictericia del recién nacido, dificultades graves de lactancia), activan su red de referencia sin romper el vínculo, ya que la misma partera se mantiene disponible para orientar decisiones y asegurar que la transición al cuidado institucional (si es necesaria) sea informada y segura. De este modo, el posparto no se trata como “alta” sino como un tramo más del proceso de salud, en el que la técnica clínica, la escucha y los cuidados corporales convergen para sostener la recuperación física, la lactancia y la agencia de la mujer.
En suma, para ambas parteras existe una misma gramática en su praxis. En primer lugar, siguen criterios clínicos usados como recursos modulables, no como pautas rígidas. En segundo lugar, implementan técnicas para el cuidado fisiológico del cuerpo (e.g., uso del rebozo para acomodos) que incluye el respeto de los tiempos del embarazo y el parto. En tercer lugar, han creado redes con médicos y estandarizado protocolos de traslado y referencia. Y, en cuarto lugar, continuidad de cuidado en el posparto y la lactancia. En palabras de Silvia, el principio rector de la atención que ofrece es “acompañar y corroborar”. En las de Isabel, “saber cuándo no va bien y estabilizar sin perder la autonomía de la mujer”. Esta performatividad clínica descentraliza la técnica biomédica como fin en sí misma y la reconvierte en medio para resguardar procesos saludables y la capacidad de decisión de la mujer.
Praxis del sobador
El consultorio de Don Abundio se ubica en el municipio de Naucalpan, Estado de México. Sobre el origen de su oficio, menciona que tiene dos vertientes. Por un lado, proviene del don familiar transmitido por su abuela partera y por otro, cuenta con una amplia trayectoria de práctica, la cual incluye nociones de ortopedia al haberla estudiado, pero sin llegar a titularse. Él mismo traza esa genealogía:
Yo empecé a… tenía seis años… luego ya no seguí. Pero… la primera persona que atendí fue a mi esposa… y ya de ahí… se fue haciendo como una cadenita… y hasta ahorita aquí estamos, ya llevamos 37 años en esto” (…) Esto es un don… los estudios ya no más son secundarios, porque la práctica es la que hace al maestro (Don Abundio – sobador).
Desde su experiencia práctica afirma una competencia sobre afecciones musculoesqueléticas que “los médicos no han podido acomodar”, reivindicando su saber. El costo de las sesiones de masaje va de entre 200 a 400 pesos mexicanos y podría aumentar según la zona del cuerpo que requiera ajuste.
Los pacientes llegan casi siempre por recomendación comunitaria (“cadenita”), con consultas en su propio espacio de trabajo, que incluso puede ser en su propia casa. Su instrumental es mínimo —“solo las manos y el aceite… para que el cuerpo no se lastime”. En primera valoración realiza el diagnóstico inicial y si es el caso identifica si la persona trae esguince, luxación o fractura. El procedimiento combina localización del punto doloroso, presión progresiva con la yema de los dedos, tracción suave, calor por fricción y maniobras de “acomodo”. El número de sesiones varía “entre dos y tres sesiones para que salga lo que tiene que salir”. La cantidad de sesiones es mayor si la lesión tiene “mucho tiempo”. Atiende todos los días y dice: “de domingo a domingo, aquí no hay descanso”, lo que refleja una alta demanda y una red de recomendación por pacientes satisfechos.
Imagen 2. Material de Don Abundio para los masajes

Fuente: Fotografía cortesía de Don Abundio
Cuando identifica los límites de su práctica, reconoce la necesidad de intervención biomédica, por ejemplo, cuando la vejiga se “cae”, ahí sí recomienda una intervención quirúrgica. Asimismo, acota su alcance en eventos mayores como fracturas y complicaciones neurológicas. No obstante, sostiene que algunas prácticas de inmovilización agravan algunas condiciones que, de hecho, requieren movilización: “creen que con inmovilidad ya se quita todo, pero… nunca va a salir de ahí…” En particular se refiere a esguinces, torceduras, luxaciones, subluxaciones, contracturas dolores por carga, jalón o golpe. Su criterio para determinar que una terapia fue exitosa no incluye estudios de imagen ni a biomarcadores, sino a la recuperación funcional y a la percepción corporal del paciente, definida como “dolor que cede”, “movilidad que regresa” o “fuerza que vuelve”. Esto reafirma su efectividad como terapeuta ante sus pacientes, ya que éstos ven que “el cuerpo habla” cuando vuelve a moverse.
En suma, la praxis de Don Abundio puede leerse como una de tipo empírico-sensorial organizada en tres operaciones: diagnóstico manual (distinguir esguince-luxación-fractura por palpación y trayectoria del dolor), acomodo (presión, tracción, fricción y calor con manos y aceite) y alta por función (número acotado de sesiones hasta recuperar movilidad). A diferencia de la partería profesional, aquí no hay protocolos escritos ni respaldo institucional. Se trata de una terapéutica cimentado en la continuidad práctica, construcción comunitaria de prestigio y una legitimación por evidencia basada en resultados visibles en la recuperación de la movilidad y en el alivio del dolor. Como él mismo afirma, “la práctica es la que hace al maestro” y en esa práctica se sostiene la legitimidad de su praxis.
Imagen 3. Don Abundio dando un masaje
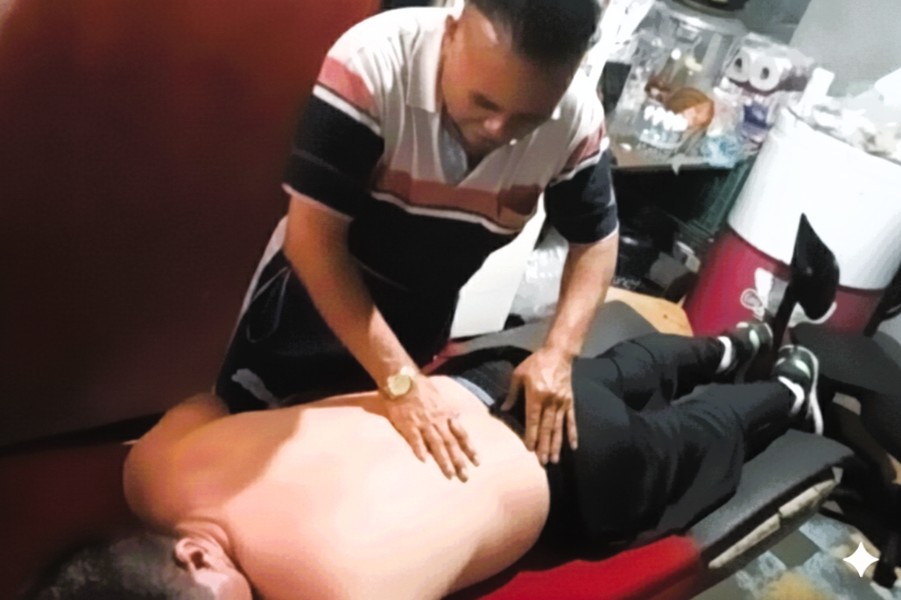
Fuente: Fotografía de Francisco López Ríos
Praxis de la bruja curandera
Teresa se ubica físicamente en el municipio de Delicias, Chihuahua. Ella presenta su práctica como un don que le fue heredado y confirmado en la experiencia práctica del mismo. Este don deviene de su linaje femenino, de mujeres que “saben curar” y que transmitieron su saber a sus hijas y nietas en varias generaciones. Ella misma sitúa el origen de su vocación en la infancia:
Desde chiquita decían que yo traía algo… Mi abuela era curandera, la gente venía a la casa y yo veía cómo rezaba, cómo limpiaba con ramas y con huevos. A mí me llamaba mucho la atención, pero no fue que alguien me dijera “tú vas a ser esto”, sino que con los años la gente empezó a buscarme… Me decían: “usted rece por mí”, “usted tóqueme la cabeza, pídale a Dios por mí” … y así fue como me di cuenta que Dios me había dado ese don para servir, no para hacerme rica (Teresa – bruja curandera).
La gente comprueba en su cotidianidad que la terapia “le hizo bien” y a partir de ahí la recomiendan. Así, la forma de contactarla es a través de la confianza previa expresada en la experiencia positiva de una vecina, una comadre, un familiar que ya vivió una limpia o una oración de Teresa. Enfatiza que su lugar no es competir con la biomedicina, sino cubrir el campo que ella nombra como “lo espiritual”. Suele repetir que “la medicina del hombre” tiene su lugar y que su trabajo es complementario, pues consiste en pedir, interceder, limpiar, proteger y proteger a sus pacientes.
El primer encuentro combina escucha y lectura ritual. La persona cuenta lo que le pasa y Teresa observa el cuerpo, la mirada, la forma de hablar. Ella lo describe así:
Aquí la gente llega muy cargada… Me dicen: “me va mal en el trabajo”, “se me enferman los hijos”, “ya fui al doctor y dicen que no tengo nada…” Entonces yo los escucho y también los miro. No es nada más lo que dicen, es cómo se les ve la cara, los ojos, la forma de caminar. Ahí uno se da cuenta si es cosa del cuerpo o si hay algo espiritual, alguna envidia, algún coraje que traen atorado. Y ya según eso es el trabajo que se les hace (Teresa – bruja curandera).
A partir de esa valoración, propone una limpia que articula oración, objetos y gestos rituales. Su instrumental es sencillo, pero cargado de significado: velas, agua (a veces bendita), limón, sal, hielo y, en ciertos casos, huevo o ramas para “barrer”. La secuencia típica inicia invocando a Dios y rezando en voz alta. Después pasa el limón o el huevo por el cuerpo de la persona, hace cruces, sopla, barre con el ramo, enciende velas y coloca agua o limón en recipientes para “ver qué sale” o “qué corta”. Describe su procedimiento de la siguiente manera:
Yo no pico ni doy pastillas, yo rezo y limpio. Uso el agua, el limón, el hielo, las velas… El agua y el limón me muestran si hay trabajo, si hay envidia. Cuando se echa a perder muy feo, cuando hace figuras, uno sabe que ahí hay algo que no es nomás cansancio. El hielo lo uso para cortar lo caliente que traen, los corajes, las malas palabras que les han echado. Cuando el hielo sale caliente o se derrite muy rápido, yo me lo como. Porque si tú lo tiras en la basura así, lo que traía la persona se queda ahí y se pega a la casa. En cambio, si yo me lo como, ahí se acaba: lo corto y ya no se lo paso a nadie. Yo lo hago porque Dios me cuida, Él me protege, no me entra nada. Hay veces que sabe feo, pero así debe ser, porque está jalando lo malo. Todo esto lo hago con oración, porque si nada más pasas el limón, pues es como si te pasaras cualquier cosa. Lo que cura es la mano de Dios (Teresa –bruja curandera).
El criterio de éxito en la terapia se expresa en cambios en la vida cotidiana, como dormir mejor, recuperar el apetito, sentir el cuerpo “más ligero”, el que ya no existan pleitos constantes en casa o que se destrabe una “mala racha”. Teresa pide que la persona regrese después de unos días para comentar cómo se ha sentido y, si fuera necesario, hacer otra limpia o pedirle al paciente que realice algunos rituales. También formula recomendaciones sobre con quién convivir, qué espacios evitar, cómo “cerrar” situaciones que abren vías de daño físico y espiritual.
Un aspecto central de su praxis es el límite que traza con lo que ella pueda curar y lo que no. Cuando detecta signos que exceden el ámbito de lo espiritual, no intenta competir con la biomedicina, sino que se aparta:
Yo siempre les digo: si es cosa del cuerpo, que lo vea el doctor. Yo no soy doctora, yo no opero, yo no doy medicamentos. Si me dicen “me estoy desangrando”, “tengo una bolita que crece”, “ya fui y me dijeron que tengo esto o lo otro”, ahí yo no me meto. Puedo rezar para que les vaya bien en su operación, para que encuentren un buen médico, para que el medicamento les haga provecho, pero no voy a andar diciendo que yo curo lo que le toca al hospital. Cada quien en su lugar (Teresa – bruja curandera).
Esta postura marca una frontera de efectividad en su práctica, porque reconoce el ámbito de actuación de la biomedicina y, al mismo tiempo, defiende la especificidad de su propio campo. Ella se encarga de los malestares provocados por causas espirituales, mientras que le deja lo meramente físico a la biomedicina. Al respecto, la relación con el sistema institucional no es de integración formal ni de referencia estructurada, como en el caso de las parteras o el sobador, sino de coexistencia práctica. Ella se ocupa de “lo espiritual” y cuando ve algo que es exclusivamente “del cuerpo”, recomienda acudir a consulta o al hospital, reservando para sí la cura y el acompañamiento por la vía de la oración y el trabajo espiritual.
En suma, la praxis de Teresa se configura como una tecnología ritual del alivio sostenida en la oración y en el uso simbólico de agua, limón, velas, hielo y otros objetos. La secuencia de escucha, lectura ritual, limpia y prescripciones posteriores se orienta a retirar “peso”, “mala energía” o “trabajos” que, en su marco cosmológico, afectan simultáneamente cuerpo, ánimo y vida social. A diferencia de la partería profesional y de la sobada, aquí no aparecen protocolos clínicos ni criterios de estabilización, sino criterios de “despeje” y “ligereza” articulados en un lenguaje espiritual. El éxito de la terapia se verifica en la transformación vivencial que la persona narra en días y semanas posteriores en su cotidianeidad. Al mismo tiempo, su insistencia en “no meterse” con lo que corresponde al médico muestra que su distancia respecto a la biomedicina es ontológica y política, pero no necesariamente conflictiva, pues reconoce un reparto de campos y preserva para sí el espacio de la mediación espiritual.
Cosmologías del cuerpo y su cuidado
Ontología de las parteras
La ontología que sostienen Silvia e Isabel parte de una premisa fundamental: el embarazo es un proceso fisiológico saludable y no una patología latente. Esta afirmación no es un simple posicionamiento técnico, sino una cosmología del cuerpo que reubica la gestación en el terreno de la normalidad biológica y del potencial vital, en contraste con la obstetricia que tiende a conceptualizar el embarazo como un estado de riesgo permanente que debe vigilarse y medicalizarse.
En esta cosmología, el cuerpo gestante no es un organismo frágil que exige vigilancia intensiva, sino un cuerpo competente, capaz de autorregularse y avanzar en su propio ritmo. Es una ontología biofisiológica ampliada, donde los conocimientos biomédicos (laboratorios, ultrasonidos, signos vitales) no definen el estado del cuerpo, sino que lo corroboran. Es decir, están subordinados a la confianza en el equilibrio o autorregulación natural del cuerpo y en la experiencia vivida por la mujer. La partera no niega la biomedicina, la reordena en un lugar secundario como herramienta y no como fundamento ontológico.
Imagen 4. Silvia ofrece cuidados durante el proceso de parto

Fuente: Fotografía cortesía de Silvia
Isabel comparte esta visión del cuerpo como entidad capaz y autónoma, pero la articula de modo más explícito con el tema del poder y la agencia femenina, lo que en su caso introduce una ontología que además de fisiológica es relacional y ética. Para ella, intervenir en exceso transforma un proceso saludable en un evento riesgoso.
Desde su cosmología, el cuerpo gestante no solo es biológicamente competente, sino sabio, pues conoce sus tiempos, señala sus límites y expresa sus necesidades sin que sea necesario traducirlo constantemente al lenguaje instrumental médico. Esta confianza ontológica contrasta con la epistemología biomédica del riesgo, que desconfía del cuerpo y se apoya en tecnologías de visualización, medición y monitoreo continuo para validar su estado.
Ambas parteras configuran una perspectiva integrada del embarazo y el parto, donde fisiología, emoción, vínculo y experiencia se interrelacionan. El cuerpo no se reduce a órganos y funciones, sino que se comprende como un ente en relación con su pareja, con su familia, con la partera, con el espacio donde nace, con el tiempo que necesita para dilatar. Por eso, su ontología no puede describirse solo como “biomédica”. Es biomédica extendida y a la vez anticolonial, en el sentido de que expresa una ruptura a la mirada extractiva de la obstetricia.
En esta cosmología, el parto no es un problema por resolver, sino un proceso que se despliega. La intervención solo es necesaria cuando hay señales claras de desviación. Mientras tanto, lo que sostiene el curso saludable es la confianza en la corporalidad de la mujer y en la capacidad fisiológica del proceso de parto para desarrollarse adecuadamente por sí mismo. Este modo de entender el cuerpo y la salud sitúa a las parteras en un punto cercano, pero no subordinado, a la biomedicina, ya que comparten su visión fisiológica del organismo, pero la despatologizan, la humanizan y la relativizan dentro de un marco ético-relacional que privilegia la agencia de la mujer y la autonomía del proceso.
Ontología del sobador
La ontología de la terapía de Don Abundio se organiza en torno a una visión mecánico-vitalista del cuerpo, donde huesos, músculos, tendones y flujos energéticos forman un sistema articulado que puede desacomodarse por golpes, esfuerzos, movimientos bruscos o cargas emocionales. A diferencia de la biomedicina, que lee estas lesiones como entidades anatómicas clasificables (esguince, fractura, contractura), Don Abundio interpreta el padecimiento a partir de cómo se mueve el cuerpo, dónde se expresa el dolor y qué tanto se ha bloqueado el flujo interno de energía. Su propia narrativa lo expresa con claridad, en un tono que mezcla experiencia empírica y memoria corporal:
Les explico [a los consultantes] cómo se forma el esguince… Una dislocación no quiere decir que es una fractura. Y con medicina no se quita un esguince. Todo eso, si no se dan un masaje, no se les quita nada. Nunca va a salir de ahí si no se mueve. (Don Abundio – sobador)
Aquí el cuerpo no es un objeto pasivo que espera ser tratado desde afuera. Es un sistema dinámico que requiere ser acomodado, movido, calentado y desbloqueado para volver a su estado natural de correcta funcionalidad. La inmovilidad, prescripción común en traumatología y ortopedia, aparece en su cosmología como un riesgo, ya que “quedarse quieto” provoca que el daño “se quede”, que “no salga”, que “se atore” en el tejido. De ahí proviene su énfasis en la manipulación manual como vía privilegiada de recuperación.
En esta cosmología, el dolor no es un síntoma que señala riesgo, sino un indicador de dónde “está el problema” y la mano del sobador, más que instrumento terapéutico, es una tecnología diagnóstica. Don Abundio identifica la lesión al seguir el recorrido del dolor, localizar la zona caliente, sentir la resistencia del tejido y notar dónde falta movimiento. Lo explica así:
Primero busco dónde está lo malo, porque a veces se esconde. Yo toco y ahí se siente duro, caliente… ahí es donde está. Uno lo va siguiendo con la mano.” (Don Abundio – sobador)
Este pasaje muestra una ontología en la que tacto, calor, textura y movilidad son formas legítimas de conocimiento fisiológico. Para él, la verdad del cuerpo o la necesidad de alivio la revela la mano y por tanto, está se constituye como herramienta de diagnóstico y sanación al detectar, interpretar y corregir el malestar.
Imagen 5. Masaje completo del cuello a los pies
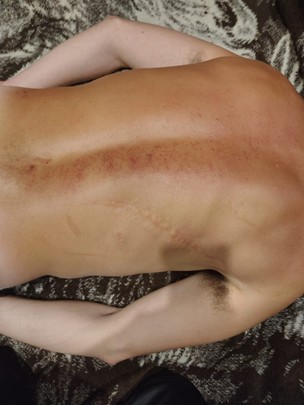
Fuente: Fotografía cortesía de Don Abundio
La presencia del calor es central en su ontología. Lo caliente indica inflamación, tensión o carga. Lo frío, desgaste o falta de flujo. El masaje, acompañado de aceite, fricción y presión, permite “bajar el calor”, “soltar lo atorado” y “acomodar lo corrido”. Estas expresiones no son metáforas, sino categorías ontológicas que describen un cuerpo donde la materia orgánica y la energía vital coexisten y se afectan mutuamente.
Asimismo, la noción de acomodo es fundamental. Cuando dice que un hueso “se sale tantito” o que algo está “corridito”, no se refiere a una luxación completa, sino a una alteración funcional que afecta el movimiento y genera dolor. En su marco ontológico, “acomodar” significa restaurar la armonía del sistema.
De manera coherente con su perspectiva cosmológica, Don Abundio establece límites claros de su praxis. Reconoce cuando la lesión “es del médico”, como en fracturas verdaderas o problemas que no responden a su manipulación. Pero incluso ahí, su lectura es pragmática: el médico y el sobador tratan partes distintas del problema, porque operan con modelos del cuerpo distintos.
En suma, la ontología del sobador es la de un cuerpo-máquina vivo, donde materia y energía se entrelazan y donde la curación ocurre a través de movimiento, calor y tacto. El padecimiento no es una falla anatómica aislada, sino un desajuste del sistema que la mano experta puede volver a poner en su lugar. Su premisa de que “la práctica es la que hace al maestro”, refleja que el conocimiento para sanar se obtiene en y con el cuerpo y no únicamente a través de instrumentos externos o diagnósticos visuales.
Ontología de la bruja curandera
La ontología de la praxis de Teresa se organiza a partir de una visión teológico-espiritual del cuerpo, en la que el padecimiento nunca es únicamente físico, sino el resultado de interacciones entre fuerzas espirituales, emociones, vínculos sociales y percepciones morales. En su cosmología, el cuerpo es un lugar donde “se pega” lo que otras personas sienten o hacen, por ejemplo, envidias, palabras fuertes, corajes, “trabajos”, enojos o mal de ojo y la curación consiste en retirar esas cargas, “cortar” influencias nocivas y restituir la protección divina.
Desde su perspectiva, el cuerpo es más que un organismo autónomo o una máquina fisiológica, es un cuerpo permeable a la afectación de agentes invisibles que circulan entre las personas y que se mantienen en las casas o ambientes cargados de esas negatividades. Esta permeabilidad no es patológica, sino constitutiva de la persona. Esto quiere decir que cualquier individuo puede cargarse, ensuciarse, contaminarse o “calentarse” por la interacción social con otros. Por ello, en su intervención recurre a objetos como agua, limón, hielo o velas que en su sistema de curación adquieren una función ritual específica, ya que actúan como agentes que revelan la carga o contaminación espiritual, la absorben y neutralizan.
Para Teresa el daño no es concebido como consecuencia de un desajuste fisiológico, sino como energía moral y afectiva que se acumula en el cuerpo. “Lo caliente” es un signo ontológico pues representa enojo, conflicto, envidia o palabras dañinas que han hecho mella en la persona. El hielo, por su parte, opera como agente que detecta, corta y contiene esa fuerza. Que Teresa “se coma” el hielo no es una forma sofisticada de manejar un residuo espiritual peligroso, lo que Mary Douglas llamaría “materia fuera de lugar” (Douglas, 2005), que debe eliminarse para evitar que se adhiera a la casa o a otros miembros de la familia. En su marco cosmológico, su propio cuerpo, protegido por Dios, funciona como contenedor seguro donde puede anularse ese contenido nocivo.
La oración es el principio ordenador de su ontología, es el verdadero operador causal de la cura. “Lo que cura es la mano de Dios”, insiste, situándose como mediadora entre la persona afectada y la agencia divina. Por ello, los objetos no curan por sí solos. Su eficacia depende de la intercesión y del don que ella afirma haber recibido. El cuerpo de la persona, en este marco, es atravesado por fuerzas externas, pero también por su propio estado emocional, como el coraje, el llanto no expresado, la envidia de otros, la tensión en el hogar y las “malas palabras” generan calor, pesadez y bloqueos que afectan la calidad del sueño o la capacidad para trabajar o relacionarse sanamente con otros.
Imagen 6. Algunos materiales que Teresa usa para las limpias

Fuente: Fotografía cortesía de Teresa
En suma, la ontología de Teresa evidencia que su campo es el de las relaciones espirituales, morales y afectivas que modelan el bienestar. El cuerpo es un termómetro de la vida social. Los objetos son interfaces que revelan y extraen la pesadez. Y la bruja curandera se configura como un agente ritual que corta, limpia, absorbe y neutraliza. Si para las parteras el cuerpo es fisiológico y competente y para el sobador es un sistema mecánico que puede reacomodarse, para Teresa el cuerpo es un ente moral-espiritual, vulnerable a la mirada, a las palabras y a los vínculos, cuya salud depende tanto de lo divino como de la capacidad de “cerrar”, “enfriar” o “despejar” aquello que se ha adherido por la interacción con otros. De esta manera, Teresa inscribe el padecimiento en un mundo donde lo corporal, lo espiritual y lo social forman un mismo tejido. Esta ontología la coloca en el extremo más distante del paradigma biomédico, no por oposición ideológica, sino porque habita un mundo donde el cuerpo está hecho de fuerzas, no sólo de tejidos.
Escenarios de disputa por el reconocimiento de la autoridad epistémica
Política de las parteras
En la dimensión política, las parteras profesionalizadas habitan un espacio liminar dentro del sistema de salud. No son plenamente reconocidas por la biomedicina institucional, pero tampoco se sitúan fuera de ella. Esta tensión se expresa de forma directa en la experiencia de Silvia, quien describe cómo, aun cuando existen acuerdos informales con médicos aliados, el encuentro hospitalario está marcado por la incertidumbre y la discriminación:
Se pueden hacer vínculos directos entre proveedores… como partera puedo conocer una ginecóloga, ir a hablar con ella… Pero en la práctica es un volado: desde el guardia de la puerta hasta la médica de turno. La gran mayoría no reconoce a la partería. Y entonces la familia entra con miedo, una con más miedo todavía, porque no sabes si te van a dejar entrar, si te van a humillar o si te van a tratar como si fueras un estorbo (Silvia – partera profesional).
Esta escena sintetiza un problema estructural. La partería es tolerada en ciertos espacios, sobre todo cuando se adscribe a protocolos biomédicos y produce evidencias “legibles” para el hospital, pero carece de reconocimiento permanente. Es un saber que entra al sistema oficial bajo sospecha, sometido al escrutinio de quienes ostentan la autoridad del Estado. Así, las parteras deben negociar la posibilidad de acompañar a las mujeres en el hospital, gestionar su propia presencia y evitar prácticas de desautorización o violencia simbólica.
Imagen 6. Silvia participa de un evento cívico-sanitario junto con otras parteras

Fuente: Fotografía cortesía de Silvia
Para Isabel, la política de la partería se expresa como una disputa por quién tiene derecho a nombrar el cuerpo gestante y decidir sobre sus procesos. Ella afirma que gran parte de la medicalización responde a una estructura de poder más amplia, donde las instituciones y los profesionales del hospital se han apropiado del control del parto y del embarazo, desplazando a las mujeres del centro de su propio proceso:
El parto pasó de casa al hospital porque los hombres se apropiaron de un espacio que no les correspondía y lo manipularon desde un modelo que no entendía este proceso. Nos llevaron a un lugar donde ahora tienes que pedir permiso para parir. Y por eso se complica tanto llevarlas al hospital, porque ahí el cuerpo de la mujer ya no es suyo (Isabel – partera profesional).
La partería, en su experiencia, no solo enfrenta obstáculos administrativos, sino una política de desposesión del cuerpo, donde la autonomía de la gestante debe ser reconstruida a contracorriente. En este sentido, su trabajo es también una forma de resistencia cotidiana frente a la expropiación institucional de los tiempos del parto, las decisiones sobre el cuerpo y la agencia de la mujer.
Este posicionamiento hace que las parteras ocupen un lugar liminar y a veces contradictorio dentro del sistema de salud. Por un lado, se apoyan en herramientas biomédicas (ultrasonidos, laboratorio, criterios de riesgo), lo que les permite dialogar con la estructura institucional. Pero, por otro, esa misma estructura las subordina, imponiéndoles condiciones para que sus prácticas sean aceptadas, como certificaciones, protocolos, reportes y una vigilancia constante. Esto produce una integración parcial y condicionada, donde la legitimidad depende de ajustarse a los marcos biomédicos sin perder su identidad como acompañantes del proceso fisiológico.
La dimensión política también se evidencia en la experiencia del estigma. Ambas parteras describen cómo, en algunos hospitales, su presencia es interpretada como una amenaza al orden médico, como si cuestionar la forma biomédica del parto implicara desobediencia o ignorancia. Esa estigmatización se expresa en comentarios, miradas, exclusiones y hasta en la negación del ingreso al área de parto. Se trata de una política de frontera, es decir, el hospital traza quién puede entrar y quién no, quién tiene autoridad sobre el cuerpo gestante y quién es relegado a la periferia.
En suma, la política de la partería profesionalizada en este estudio muestra un campo profundamente desigual. Las parteras operan en un régimen de reconocimiento inestable, en el que su saber es validado sólo mientras no contradiga la narrativa biomédica dominante, al tiempo que su presencia pone en evidencia una alternativa ética y clínica al modelo hospitalario. Son profesionales que mantienen redes, negocian accesos, estabilizan emergencias y acompañan nacimientos, pero deben hacerlo sorteando estructuras que las consideran simultáneamente necesarias y sospechosas. En esa tensión se juega su autoridad, su legitimidad y su lugar dentro de la constelación de saberes que definen la salud materna en México.
Política del sobador
En la dimensión política, Don Abundio ocupa un lugar ambiguo y marginal. Es ampliamente reconocido por la comunidad, pero no por las instituciones de salud, lo que lo coloca en una zona de legitimidad práctica mas no formal. Su autoridad se juega en el terreno del resultado visible, es decir, que la persona “vuelva a caminar”, que “se le quite lo atorado”, que “se le baje el dolor”. Él mismo lo expresa con claridad en esta frase: “Esto es un don… los estudios ya no más son secundarios, porque la práctica es la que hace al maestro”.
Este fragmento sintetiza su posición frente a los sistemas de validación biomédicos. La experiencia acumulada y el alivio observable tienen más valor que cualquier título. La autoridad epistémica, en su caso, surge de la mano que toca, del cuerpo que se mueve, del dolor que cede. Esto lo coloca en tensión directa con el régimen institucional, donde la experticia depende de la certificación.
El sobador opera, además, en una procuración del cuidado muy distinta a la biomédica. Su servicio está disponible todos los días: “de domingo a domingo, aquí no hay descanso”; y su vínculo con la comunidad se sostiene en la accesibilidad y en la continuidad. Esa disponibilidad constante genera confianza y prestigio comunitario.
A diferencia de las parteras, que deben negociar activamente su presencia en el hospital, la política que enfrenta Don Abundio se expresa como exclusión estructural. No obstante, él no tiene, ni busca, un lugar dentro del sistema médico oficial. Su práctica no es perseguida, pero tampoco reconocida. Habita un espacio de tolerancia social y ausencia regulatoria, en la que, mientras no ocurra un evento grave, su trabajo se permite, pero nunca se integra. Esto produce una forma de marginalidad normalizada, ya que no es una amenaza al sistema, pero tampoco tiene un sitio en él.
El diálogo con la biomedicina es mínimo, pero significativo. Reconoce que hay problemas que “son del médico” y que su trabajo tiene límites. Sin embargo, también mantiene una crítica directa a ciertas prescripciones biomédicas, especialmente la inmovilización. Para él, la biomedicina es insuficiente cuando no considera la experiencia corporal del paciente. El desacuerdo no es ideológico sino técnico, ya que observa que muchas personas llegan “atoradas” después de haber seguido instrucciones médicas que no resolvieron su malestar. Esto lo posiciona como alternativa funcional frente a los límites percibidos de la ortopedia y la fisioterapia institucional.
Su política de reconocimiento se construye desde abajo a través de redes comunitarias, recomendaciones y prestigio acumulado por décadas. No necesita convencer a un consejo profesional, sino generar confianza en quienes llegan. Pero esta forma de legitimidad, asentada en lo comunitario, es radicalmente distinta a la legitimidad estatal. Por ello, ocupa un espacio intermedio, ya que no es clandestino como podría percibirse la brujería, pero tampoco está dentro del campo biomédico como las parteras profesionalizadas. Es un terapeuta cuya autoridad se basa en la eficacia socialmente comprobada, no en la regulación.
En suma, la dimensión política de Don Abundio está marcada por una marginalidad institucional sin conflicto abierto, un reconocimiento comunitario robusto y una lucha implícita por la autoridad epistémica que se juega en cada cuerpo que vuelve a moverse. Más aún cuando llegan personas que recurrieron a la biomedicina, pero que no resolvieron su malestar.
Política de la bruja curandera
En la dimensión política, Teresa ocupa el extremo de la deslegitimación institucional dentro del campo sanitario. Su práctica no solo carece de reconocimiento estatal, sino que además se asocia con figuras históricamente estigmatizadas (“bruja”, “curandera”) que la ubican fuera del repertorio aceptable de profesionales del cuidado. Este lugar de exclusión no anula su eficacia social, sino que, es precisamente desde la periferia institucional donde su autoridad espiritual cobra sentido. Teresa lo sabe y lo enuncia reconociendo los límites de su práctica frente a la biomedicina y viceversa.
Este reconocimiento muestra que su legitimidad está basada en una autopercepción de autoridad teológica que ella asume como don divino. La política de su práctica, por tanto, no se basa en la certificación estatal, sino en la aprobación espiritual y comunitaria. Teresa no busca ser integrada al sistema de salud ni posicionarse como equivalente a un médico. Su campo de acción es el de las fuerzas espirituales, las limpias, las cargas energéticas y la intercesión a través de la oración.
Los consultantes llegan a ella a través de redes de recomendación por conocidos como vecinos, comadres, familiares. Esto evidencia que su legitimidad se construye en circuitos sociales paralelos, cerrados y poco visibles. Opera en la discreción y confianza de sus pacientes. El reconocimiento que sostiene su práctica circula “de boca en boca”, protegido de la mirada institucional, pero también vulnerable ante el escrutinio institucional y social.
Aunque no tiene reconocimiento institucional, su presencia es constante en la vida comunitaria, particularmente en situaciones donde la biomedicina no ofrece explicaciones satisfactorias o donde la afectación se percibe como social y moral antes que biomédica.
Su relación con la medicina institucional está marcada por una frontera clara. Reconoce lo que les corresponde a los médicos y renuncia explícitamente a intervenir en casos que considera ajenos a su campo:
Si es cosa del cuerpo, que lo vea el doctor. Yo no soy doctora… yo no me meto con lo que le toca al hospital. Yo rezo para que les vaya bien, pero cada quien en su lugar (Teresa – bruja curandera).
Esta frase revela un posicionamiento político que no es de confrontación, sino de separación. Para ella, la distancia no se vive como antagonismo, sino como distribución de ámbitos binarios: lo espiritual y lo corporal, lo ritual y lo clínico, lo doméstico y lo institucional. Teresa no pretende disputar la autoridad biomédica, más bien, la bordea, manteniéndose en un terreno donde la medicina no entra y donde su propia agencia encuentra espacio.
En suma, la política de la bruja curandera es la de una terapeuta situada en el punto más lejano del reconocimiento institucional. Un ejercicio sin legitimidad formal, pero con legitimidad relacional. No tiene certificación de ningún tipo, pero ostenta autoridad moral y espiritual, manteniendo un rol persistente en la vida cotidiana de su comunidad.
Discusión
Los hallazgos de este estudio muestran que las prácticas subalternas de cuidado aquí analizadas divergen en técnicas, objetos, espacios de intervención y sobre todo, en las epistemologías que sostienen sus modos de curar. De acuerdo con la antropología médica crítica (Haraway, 1988), estas diferencias no son incompatibles, sino formas situadas de conocimiento que pueden coexistir y en las que la experiencia, la autoridad y la eficacia se configuran en contextos históricos y relacionales específicos (Kleinman, 1980; Menéndez, 1994).
En este sentido, las parteras profesionalizadas representan el punto más próximo. En la praxis, ambas implementan protocolos biomédicos “reorientados”, ya que integran herramientas y procedimientos biomédicos (como el monitoreo de signos vitales, estudios de laboratorio, ecografías, protocolos de referencia y contrarreferencia), pero enmarcados en un modelo de atención centrado en la escucha y el acompañamiento. En lo ontológico, comparten la idea del cuerpo como organismo fisiológico, pero la reformulan desde un enfoque holístico que concibe el embarazo como un proceso de salud y no como una condición de riesgo (ontología bioquímica-fisiológica). En lo político, están en una posición periférica, ya que dialogan con instituciones sanitarias, pero experimentan estigmatización y subordinación regulatoria, generando que el reconocimiento de su saber sea condicionado. Esta ubicación liminar coincide con lo que Foucault denominó “regímenes de verdad”, es decir, actores sociales que producen saberes y que son obligados a ajustarse a la racionalidad dominante para ser reconocidos (Foucault, 1976).
En una distancia intermedia se encuentra Don Abundio, cuya práctica corporal se sitúa entre la experiencia empírica y la biomecánica. Su praxis podría definirse como empírico-sensorial, pues trabaja mediante masajes, acomodos, calor y movimientos. Estas técnicas producen efectos tangibles, pero no están inscritas en protocolos clínicos formales. En lo ontológico, concibe el cuerpo como un sistema mecánico-vital que requiere mantener y restituir flujos de energía, una visión parcialmente compatible pero no equivalente a la fisiología biomédica (ontología mecanicista del cuerpo). En lo político, se halla en una marginalidad institucional. Su figura es socialmente legitimada pero institucionalmente relegada, pues carece de reconocimiento académico y opera en un espacio de tolerancia social, quedando fuera de las categorías formales de regulación sanitaria.
Finalmente, Teresa, como bruja curandera, se posiciona en la distancia más lejana respecto al paradigma biomédico. Su praxis es de tipo ritual-espiritual. La intervención con sus consultantes se articula mediante oraciones, rituales, veladoras y otras parafernalias, así como por diagnósticos a través de la mirada. Todo ocurre en un marco completamente separado de la técnica biomédica. En lo ontológico, el cuerpo es entendido como un lugar donde interactúan fuerzas espirituales, morales y humanas y la enfermedad es entendida como un desequilibrio o influencia externa más que un proceso fisiológico (ontología teológica-espiritual). En lo político, ocupa el extremo de la marginalidad y deslegitimación, operando en una relativa clandestinidad. Su saber no es reconocido por el Estado y es objeto de estigmatización o sospecha. Este posicionamiento ejemplifica lo que Mary Douglas analizó como “materia fuera de lugar”, refiriéndose a prácticas que, al interpelar fuerzas no codificables por la racionalidad científica, son expulsadas de los márgenes de lo “aceptable” y etiquetadas como potencialmente contaminantes o impuras (Douglas, 2005).
La comparación de estas tres perspectivas terapéuticas permitió observar su distancia epistémica respecto a la biomedicina en la intersección entre formas de intervenir el cuerpo, cosmologías del cuerpo y formas de distribuir el poder y la autoridad terapéutica. Esta distancia revela cómo cada práctica se articula con lógicas de poder que producen diferentes condiciones de posibilidad para la cura, unas más aceptables que otras, unas más reconocidas que otras. Así, las parteras requieren negociar su legitimidad en los intersticios del sistema. El sobador se valida desde la eficacia empírica. Y Teresa opera en un escenario donde la experiencia espiritual y la fe producen ontologías que desbordan las categorías biomédicas.
Estos hallazgos invitan a replantear el modo en que se conciben las epistemologías del cuidado. En un campo donde la biomedicina ha pretendido monopolizar la definición de la verdad sanitaria, resulta fundamental reconocer que los saberes subalternos no sobreviven por oposición al MMH sino por necesidad social, porque atienden dimensiones del padecer que el sistema biomédico no logra captar plenamente (Menéndez, 2016). Por ejemplo, la agencia de la mujer en el embarazo y parto, la experiencia corporal inmediata reflejada en la funcionalidad y movilidad o el sufrimiento moral y espiritual. En este sentido, tal como lo muestran los discursos analizados, abogar por la construcción de una epistemología de la salud y el bienestar integral implica incluir los campos del cuerpo, la energía y las emociones, aceptando que la salud no es un fenómeno exclusivamente biológico, sino una ecología compleja de relaciones, significados y prácticas.
Las cuatro narrativas analizadas permiten reconocer una serie de constantes que, aun desde trayectorias y ontologías diversas, configuran un patrón común dentro de las prácticas subalternas de salud. Tanto las parteras profesionalizadas como el sobador y la bruja curandera insisten en fortalecer la autonomía de las personas atendidas, evitando la delegación pasiva y promoviendo la toma de decisiones informada o espiritualmente guiada. La relación terapéutica próxima, continua y basada en la escucha aparece como un eje compartido: en las parteras se expresa en el acompañamiento longitudinal; en el sobador, en la conversación directa y la lectura corporal; y en la bruja curandera, en la identificación personalizada de malestares emocionales o espirituales. Asimismo, en los tres casos se privilegia la intervención corporal no farmacológica (ya sea masaje, rebozo, manipulación osteomuscular o rituales performativos) como vía primaria de transformación del malestar. Finalmente, todos ellos expresan con claridad los límites de su práctica, remitiendo a otros especialistas cuando las condiciones sobrepasan su ámbito de acción. Estas regularidades revelan un ámbito terapéutico donde el vínculo, el cuerpo, la escucha y la autonomía se configuran como fundamentos estructurantes del cuidado.
Estas regularidades adquieren mayor profundidad cuando se contrastan con las características del MMH descritas por Menéndez: biologicismo (reducción de los padecimientos a procesos biológicos), ahistoricidad (descontextualización social e histórica del proceso salud-enfermedad-atención), reduccionismo (fragmentación del cuerpo y separación cuerpo–sociedad–cultura), medicalización (ampliación del control médico sobre la vida cotidiana), jerarquización del saber (el conocimiento biomédico se legitima como el único válido, subordinando otros sistemas médicos), intervencionismo tecnocrático (preeminencia de técnicas y tecnologías sobre el vínculo terapéutico), asimetría en la relación médico-paciente (comunicación unidireccional y delegación pasiva del paciente), descorporeización del sujeto atendido (invisibilización de experiencias, emociones y narrativas) y productivismo (colocar el objetivo terapéutico hacia la devolución del individuo al sistema de producción de capital más que a la autonomía o al bienestar integral) (Menéndez, 2020).
Las parteras profesionalizadas, aun articulándose parcialmente con herramientas biomédicas, rechazan el biologicismo y la ahistoricidad al situar el embarazo dentro de un proceso fisiológico-social y al interpretar los malestares a la luz de trayectorias personales y contextos de violencia obstétrica. Su énfasis en relaciones horizontales contrasta con la asimetría relacional del MMH y su preferencia por intervenciones corporales mínimamente tecnocráticas cuestiona el intervencionismo del modelo hegemónico. El sobador, por su parte, confronta el reduccionismo anatómico y la fragmentación del cuerpo mediante una ontología mecánico-vitalista que concibe el organismo como un sistema interdependiente donde el movimiento, el calor y la manipulación reconstituyen el equilibrio. Su práctica rechaza la jerarquización epistémica del MMH al fundamentarse en el saber empírico y en la eficacia percibida por la comunidad. Finalmente, la bruja curandera trasgrede de forma más radical los supuestos centrales del MMH, ya que reintroduce la historicidad moral, la agencia espiritual, las dimensiones teológico-emocionales del padecer y una relación terapéutica en la que el vínculo, la confianza y la interpretación simbólica sustituyen al tecnicismo biomédico. En conjunto, estas prácticas reivindican elementos que el MMH tiende a desestimar y se constituyen como modos válidos de cuidado a la salud.
Limitaciones
Este estudio se basa en un conjunto reducido de entrevistas, lo que implica límites en cuanto a la generalización de ontologías, modelos explicativos o posiciones epistemológicas más amplias. Las caracterizaciones presentadas no deben entenderse como descripciones esencialistas o estables de cada práctica, sino como configuraciones situadas, reconstruidas a partir de relatos individuales contextualizados en historias de vida, experiencias de violencia institucional, trayectorias de formación y repertorios simbólicos específicos. En consecuencia, las distancias epistémicas identificadas frente al modelo médico hegemónico deben leerse como tendencias analíticas y no como propiedades fijas de colectivos terapéuticos. La comparación propuesta permite iluminar diferencias y tensiones relevantes, pero reconoce que las prácticas de salud son dinámicas, heterogéneas y a menudo contradictorias. Por ello, futuros trabajos con mayor amplitud etnográfica y observación prolongada podrían profundizar en la variabilidad interna, las articulaciones cotidianas y las hibridaciones que caracterizan al pluralismo médico en contextos latinoamericanos.
Conclusiones
Cada una de las perspectivas médicas presentadas aquí tiene su propio corpus de conocimiento, ontologías y expresiones de relaciones de poder particulares. Esto aplica también para la biomedicina. Y aunque difieren mucho entre sí, todas constituyen formas válidas de cuidado y sanación, no por constatación científica, sino simplemente porque existen en el mundo de las ideas y en la experiencia física de quienes las utilizan y, tan sólo ese hecho, las hace válidas y entes de verdad. Reconocer esta pluralidad epistémica no implica relativizar la seguridad de las prácticas de salud y bienestar, sino ampliar el horizonte de comprensión sobre cómo las personas buscan alivio en contextos donde ningún sistema terapéutico es suficiente por sí solo.
Sobre los autores
Rodrigo García Cerde. Es licenciado en Antropología Social, maestro en Salud Pública y doctor en Salud Colectiva. Ha trabajado en actividades de investigación y docencia (nivel pregrado y posgrado) dentro y fuera de México, en temas como violencia contra la mujer, VIH e ITS, salud de grupos vulnerabilizados (migrantes y comunidad LGBTIQ+), sistemas de salud, evaluación de políticas y programas de salud, salud materna y neonatal, planificación familiar, uso de drogas en adolescentes y prevención de enfermedades crónicas (obesidad, diabetes e hipertensión). Es miembro del Sistema Nacional de Investigadoras e Investigadores Nivel 1.
Correo electrónico: rodrigo.jgc@gmail.com
Francisco López Ríos. Es especialista en Salud Pública con más de 18 años de experiencia en el área de salud del Ejército Mexicano. Se formó en las Escuelas Militares de Clases, Oficiales y Graduados de Sanidad, donde obtuvo los grados de Técnico en Higiene y Saneamiento Ambiental, licenciado en Salud Pública y Urgencias Médicas, y especialista en Salud Pública. Actualmente cursa la maestría en Salud Pública en la Escuela Militar de Graduados de Sanidad, realizando una investigación sobre factores de riesgo neonatales y perinatales asociados al desarrollo del TDAH en población infantil. Correo electrónico: frankrios90116@gmail.com
Sergio Morales Rojas. Es licenciado en Salud Pública y Urgencias Médicas por la Universidad del Ejército y Fuerza Aérea Mexicanos. Cuenta con 13 años de experiencia en unidades operativas del Ejército Mexicano, desempeñándose como oficial del Servicio de Sanidad, centrado en la atención médica prehospitalaria en unidades militares operativas y en la implementación de estrategias de salud pública dirigidas tanto a poblaciones militares como a la población general. Actualmente cursa la maestría en Salud Pública en la Escuela Militar de Graduados de Sanidad.
Correo electrónico: rojas13snd@gmail.com
Claudia Ibarra González. Es licenciada en Salud Pública y Urgencias Médicas por la Universidad del Ejército y Fuerza Aérea. Realizó la especialidad en Salud Pública en la Escuela Militar de Graduados de Sanidad, donde actualmente cursa la maestría en Salud Pública. Sus áreas de interés se centran en las enfermedades crónicas no transmisibles y la salud mental comunitaria.
Correo electrónico: claudia.ibarra.gonzalez.emos@gmail.com
Silvia Pérez Tapia. Egresada de la Licenciatura de Médico Cirujano Militar de la Escuela Médico Militar UDEFA y de la Maestría en Salud Pública. Asesora desde 2014 por el Consejo Nacional de Salud Pública, es miembro de la Sociedad Mexicana de Salud Pública. Ha desempeñado funciones en diversos niveles del sistema sanitario militar, incluyendo la jefatura del Departamento de Medicina Preventiva hasta julio de 2021, y actualmente ocupa la jefatura de los cursos de posgrado en Salud Pública de la Escuela Militar de Graduados de Sanidad. Correo electrónico: smt030309@gmail.com
Teniente Coronel Médico Cirujano Exsal Manuel Albores Méndez. Cuenta con formación como Médico Cirujano Militar, maestría en Ciencias Biomédicas con especialización en Farmacología y doctorado en Tecnología Avanzada. Desde diciembre de 2022 se desempeña como jefe de la Sección de Investigación de la Escuela Militar de Graduados de Sanidad. Ha sido jefe de curso de la Maestría en Ciencias Biomédicas, docente de Farmacología y Metodología de la Investigación, además de asesor y director de tesis. Es coeditor y revisor de la Revista de Sanidad Militar y miembro del Sistema Nacional de Investigadores. Ha publicado artículos científicos y participado en proyectos de metabolómica urinaria mediante espectrometría de masas.
Correo electrónico: albores_09@hotmail.com
Coronel Médico Cirujano Marco Antonio Vargas Hernández. Cuenta con especialidad en Nutrición Clínica. Es maestro en Ciencias Biomédicas con énfasis en Biología Molecular, maestro en Administración de Instituciones de Salud, doctor en Alta Dirección en Establecimientos de Salud y doctor en Desarrollo y Seguridad Nacional. Desde 2020 se desempeña como subdirector de Investigación de la Escuela Militar de Graduados de Sanidad. Ha sido jefe de curso y docente en biología molecular, bioquímica especial y metodología de la investigación, además de actuar como asesor y director de tesis. Es coeditor de la Revista de Sanidad Militar, enlace institucional del IPN, miembro del SNII y colaborador en artículos científicos y proyectos A022.
Correo electrónico: mavh78@yahoo.com.mx
Referencias
Berlowitz, I., Pesantes, M. A., Cárdenas Palacios, C., Martin-Soelch, C., Wolf, U., & Maake, C. (2025). Towards culturally inclusive healthcare in Peru: Mapping epistemic concepts in contemporary Indigenous Amazonian medicine—Traditional healers’ perspectives. PLOS Global Public Health, 5(1), e0003912. https://doi.org/10.1371/journal.pgph.0003912
Braun, V., & Clarke, V. (2021). Thematic Analysis A Practical Guide. SAGE.
Carlessi, P. C. (2024). Instituting Traditional Medicine: changes to identity and legitimacy in global health. Social Theory & Health, 22(4), 269–284. https://doi.org/10.1057/s41285-024-00213-6
Douglas, Mary. (2005). Purity and danger : an analysis of concept of pollution and taboo. Routledge.
Foucault, M. (1976). Historia de la sexualidad 1: La voluntad del saber (2da. Edición, Vol. 1). Siglo XXI Editores.
Garcia-Cerde, R., de Medeiros, P. F. P., Silva, L. F., Valente, J. Y., Andreoni, S., Sanchez, Z. M., & Rezende, L. F. M. (2023). Use of integrative and complementary health practices by Brazilian population: results from the 2019 National Health Survey. BMC Public Health, 23(1), 1153. https://doi.org/10.1186/s12889-023-16083-y
Haraway, D. (1988). Situated Knowledges: The Science Question in Feminism and the Privilege of Partial Perspective. Feminist Studies, 14(3), 575. https://doi.org/10.2307/3178066
Khalikova, V. (2021). Medical Pluralism. Cambridge Encyclopedia of Anthropology. https://doi.org/10.29164/21medplural
Kleinman, A. (1980). Patients and healers in the context of culture: An exploration of the borderland between anthropology, medicine, and psychiatry. University of California Press.
Lee, E. L., Richards, N., Harrison, J., & Barnes, J. (2022). Prevalence of Use of Traditional, Complementary and Alternative Medicine by the General Population: A Systematic Review of National Studies Published from 2010 to 2019. Drug Safety, 45(7), 713–735. https://doi.org/10.1007/s40264-022-01189-w
Menéndez, E. L. (1994). Modelos de atención de los padecimientos: de la subordinación a la complementariedad. CIESAS.
Menéndez, E. L. (2016). El modelo médico hegemónico: transacciones y alternativas hacia una fundamentación teórica del modelo de autoatención en salud. Arxiu d’Etnografia de Catalunya, 3, 84–119. https://doi.org/10.17345/aec3.84-119
Menéndez, E. L. (2020). Modelo médico hegemónico: tendencias posibles y tendencias más o menos imaginarias. Salud Colectiva, 16, e2615. https://doi.org/10.18294/sc.2020.2615
Nowell, L. S., Norris, J. M., White, D. E., & Moules, N. J. (2017). Thematic Analysis. International Journal of Qualitative Methods, 16(1). https://doi.org/10.1177/1609406917733847
Scheper‐Hughes, N., & Lock, M. M. (1987). The Mindful Body: A Prolegomenon to Future Work in Medical Anthropology. Medical Anthropology Quarterly, 1(1), 6–41. https://doi.org/10.1525/maq.1987.1.1.02a00020
Velasco Lozano, E. A., Gusman Morales, E., Ordoñez Monroy, A. L., Torres Razo, D., De la Garza Castañón, N., Álvarez Martínez, C., & Guillén Cadena, D. M. (2018). Medicina Alternativa y Complementaria: ¿Qué experiencias tienen las personas al utilizarla? Revista CuidArte, 7(14), 18. https://doi.org/10.22201/fesi.23958979e.2018.7.14.69140
WHO. (2025). Global traditional medicine strategy 2025–2034. https://www.who.int/publications/i/item/9789240113176